Лицевите трансплантации вероятно са сред най-впечатляващите хирургични постижения на хилядолетието, но и сред най-дискутираните. В какви случаи подобна трудна и потенциално опасна операция е нужна и разумна обаче? С какви други техники разполагат оралните и лицево-челюстните хирурзи за комплексна реконструктивна хирургия, и как хирургичните резултати могат да бъдат подобрени чрез нови медицински технологии? Dental Tribune Online имаше възможността да обсъди тези теми с проф. Gerd Gehrke, заместник-председател на Deutsche Gesellschaft für Mund-, Kiefer- und Gesichtschirurgie (DGMKG), немското общество за орална и лицево-челюстна хирургия.
Проф. Gehrke е ръководител на отдела за орална и лицево-челюстна хирургия в болницата на Diakovere Henriettenstift в Хановер и има дългогодишен опит в лицевата реконструктивна хирургия и микрохирургия. Сериозните, екстензивни травми, които изискват сложни реконструктивни процедури и дори лицеви трансплантации, са рядкост в ежедневната му практика. „През последните десетилетия броят на пътнотранспортните произшествия в Германия, както и на инцидентите по време на работа и отдих значително намаляват“, обясни лицево-челюстният хирург.
Лицева реконструктивна хирургия след отстраняване на тумор
В сферата на туморната хирургия лицевите реконструктивни процедури играят важна роля. Въпреки това след отстраняване на тумор обикновено само една област на лицето е засегната. „Така например при пациент с тумор, засягащ пода на устата, проблемът е изолиран в долната част на лицето“, обясни проф. Gehrke. Това локално увреждане може да бъде функционално и естетически добре възстановено с помощта на реконструктивни техники от оралната и лицево-челюстната хирургия.
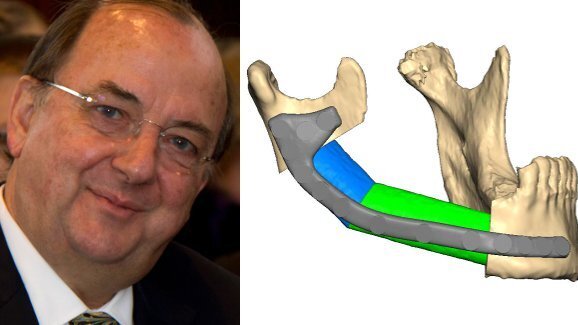
„Засегнатата част на долната челюст може да бъде възстановена с помощта на микрохирургичен автогенен графт от фибулата. Въз основа на данните от 3D скенер можем да създадем индивидуален шаблон за резекция и реконструкционни плаки, отпечатани на 3D принтер, които спомагат за прецизната костна резекция на фибулата и напълно функционалната незабавна реконструкция на мандибулата. Дефектите на меките тъкани могат да бъдат възстановени чрез микрохирургична тъканна присадка, например от предмишницата на пациента“, обясни професорът. „Тези техники са добре установени и показват добри резултати, без да притежават потенциалните рискове и недостатъци на лицевите трансплантации.“
От 2005 г. в света са извършени около 30 лицеви трансплантации
Към днешна дата във Франция, Турция, САЩ, Испания, Полша и Китай са извършени над 30 лицеви трансплантации. Първата частична трансплантация на лице, обхващаща устата, носа и брадичката, е извършена през 2005 г. на пациентка от Франция, която е била ранена от кучето си след прием на хапчета за сън. Първата цялостна лицева трансплантация, включваща всички меки тъкани, както и скулите, носа, челюстта и зъбите на донора, е извършена от испански хирурзи през 2010 г. на пациент, претърпял сериозна травма от огнестрелно оръжие. Повечето лицеви трансплантации са били успешни, въпреки че трима пациенти са починали малко след операцията.
Рискове от имуносупресия
Лицевите трансплантации, подобно на други алографти, носят риск от отхвърляне от тялото. „Пациентите трябва да приемат имуносупресивни лекарства до края на живота си. За мен това е един от основните недостатъци на лицевите трансплантации, тъй като дългосрочната употреба на имуносупресори е изключително рискована“, заяви проф. Gehrke. „Тя може да доведе до рак, инфекции и увреждане на бъбреците. Лично аз се отнасям много критично към подобен риск, когато състоянието на пациента не е животозастрашаващо, за разлика от пациентите, които се нуждаят от трансплантация на орган. Въпросът е дали тази индикация е валидна във всички случаи.“
Много от пациентите, подложени на лицева трансплантация, са претърпели сериозни наранявания, които са обезобразили лицата им, като например огнестрелни рани, рани от ухапвания от животни и тежки изгаряния. Освен това няколко пациенти с неврофиброматоза след обстойно отстраняване на тумори са получили нови лица от донори. Обикновено тези трансплантации включват меките тъкани на лицето, както и нервите и мускулите, а в редки случаи и части от костите структури.
Възстановяване на изражението на лицето и сетивните възприятия
„Основното предизвикателство е свързването на нервите на новото лице с тези на пациента, за да се постигнат задоволителна двигателна функция и сетивно възприятие“, каза проф. Gehrke. „При много пациенти с лицева трансплантация инервацията на мимическата мускулатура може да бъде възстановена само частично.“ Един пример е Ричард Лий Норис, който е преминал пълна трансплантация на лице през 2012 г. след злополука, случила се 15 години по-рано. Според научните доклади американецът е възвърнал 80% от двигателната функция на дясната страна на лицето си, но само 40% на лявата страна. „Това е значителна загуба, която води до лицева асиметрия и може да усложни артикулацията“, допълни проф. Gehrke.
„От лицевата реконструктивна хирургия знаем, че можем да възстановим максимум 70% от сетивното възприятие, но работим само върху една част от лицето в даден момент. Ако трябва да се направи върху цялото лице наведнъж обаче, това би бил неимоверен хирургически подвиг“, обясни хирургът. Повечето лицеви трансплантации, които са извършени до днес, са отнели между 20 и 30 часа общо и за тях са били необходими по няколко лекарски екипа и болничен персонал. „Когато една операция отнема толкова време, това увеличава риска. Само 4 часа след операцията рискът от тромбоза е значително по-голям“, допълни проф. Gehrke.
Нови разработки и технологии
Проф. Gehrke и колегите му от DGMKG смятат, че лицевите трансплантации ще останат изключение и в бъдеще. Една от причините е, че други техники и технологии отбелязват постоянен напредък: шаблони за резекция, отпечатани на 3D принтер, биорезорбируеми материали за остеосинтеза, копринени скелета, които улесняват образуването на нова кост. Всички тези разработки олекотяват работата на хирурга и подобряват хирургичните резултати.
DGMKG презентира най-новите научни открития в областта по време на годишната си пресконференция на 2 юни в Хамбург. Една от най-обещаващите нови разработки, които бяха представени, бяха импланти, изработени от устойчиви на корозия, биосъвместими магнезиеви сплави. „Тези биорезорбируеми импланти биха могли да намерят приложение в лицево-челюстната хирургия в бъдеще“, обясни проф. Gehrke. Те се разграждат и постепенно се заменят от естествена кост. Хирургът допълни: „След като тези промени навлязат в „мейнстрийм“ медицината – вероятно през следващите осем до десет години – както костните реконструкции с автогенни присадки, така и операциите за отстраняване на реконструкционни плаки ще станат напълно ненужни“.
Изследователи от Калифорнийския университет развили хирургична техника за лечение, ...
На 14 декември 2013 г. (събота) в Sofia Event Center на Paradise Mall ще се проведе Ден на оралната ...
Учени от Шотландия представиха първия в света анатомично точен интерактивен ...
Затлъстяването и наднорменото тегло се свързват с по-лоша прогноза при няколко от ...
Последният световен ендодонтски конгрес (СЕК) се проведе през 2013 г. в Атина и беше ...
Отдавна се говори за екологичния ефект на микропластмасите, които се съдържат в ...
Екип от учени е успял да идентифицира с точност сентинелния лимфен възел – първия ...
Според скорошно изследване за разграничаването на мъжете от жените помагат не само ...
По време на Глобалната конференция на MIS, която се проведе в края на май в Барселона, ...
При планирането на първични дентални услуги са важни финансовите последици от ...
Уебинар на живо
пт. 22 май 2026
5:00 (EET) Sofia
Dr. Paweł Aleksandrowicz PhD
Уебинар на живо
пт. 22 май 2026
6:00 (EET) Sofia
Уебинар на живо
пт. 22 май 2026
7:00 (EET) Sofia
Prof. Dr. Ali Murat Kökat
Уебинар на живо
пт. 22 май 2026
8:00 (EET) Sofia
Уебинар на живо
пт. 22 май 2026
9:00 (EET) Sofia
Уебинар на живо
вт. 26 май 2026
7:00 (EET) Sofia
Уебинар на живо
вт. 26 май 2026
9:00 (EET) Sofia



 Австрия / Österreich
Австрия / Österreich
 Босна и Херцеговина / Босна и Херцеговина
Босна и Херцеговина / Босна и Херцеговина
 България / България
България / България
 Хърватия / Hrvatska
Хърватия / Hrvatska
 Чехия & Словакия / Česká republika & Slovensko
Чехия & Словакия / Česká republika & Slovensko
 Франция / France
Франция / France
 Германия / Deutschland
Германия / Deutschland
 Гърция / ΕΛΛΑΔΑ
Гърция / ΕΛΛΑΔΑ
 Унгария / Hungary
Унгария / Hungary
 Италия / Italia
Италия / Italia
 Нидерландия / Nederland
Нидерландия / Nederland
 Скандинавия / Nordic
Скандинавия / Nordic
 Полша / Polska
Полша / Polska
 Португалия / Portugal
Португалия / Portugal
 Румъния & Молдова / România & Moldova
Румъния & Молдова / România & Moldova
 Словения / Slovenija
Словения / Slovenija
 Сърбия & Черна гора / Србија и Црна Гора
Сърбия & Черна гора / Србија и Црна Гора
 Испания / España
Испания / España
 Щвейцария / Schweiz
Щвейцария / Schweiz
 Турция / Türkiye
Турция / Türkiye
 Великобритания и Ирландия / UK & Ireland
Великобритания и Ирландия / UK & Ireland
 Международни / International
Международни / International
 Бразилия / Brasil
Бразилия / Brasil
 Канада / Canada
Канада / Canada
 Латинска Америка / Latinoamérica
Латинска Америка / Latinoamérica
 САЩ / USA
САЩ / USA
 Китай / 中国
Китай / 中国
 Индия / भारत गणराज्य
Индия / भारत गणराज्य
 Пакистан / Pākistān
Пакистан / Pākistān
 Виетнам / Việt Nam
Виетнам / Việt Nam
 АСЕАН / ASEAN
АСЕАН / ASEAN
 Израел / מְדִינַת יִשְׂרָאֵל
Израел / מְדִינַת יִשְׂרָאֵל
 Алжир, Мароко и Тунис / الجزائر والمغرب وتونس
Алжир, Мароко и Тунис / الجزائر والمغرب وتونس
 Близкият Изток / Middle East
Близкият Изток / Middle East












































To post a reply please login or register